תנגודת אינסולין
לאחר אכילת פחמימות, רמת הגלוקוז (סוכר) בדם עולה.
רמה זו יורדת רק כאשר הגלוקוז נכנס אל תאי הגוף ומשמש ליצירת אנרגיה או לאגירה.
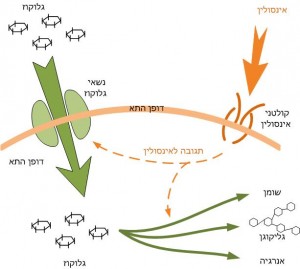
האינסולין הוא ההורמון המאפשר את כניסת הגלוקוז לתאים. הוא מופרש מהלבלב ונקשר לקולטנים (רצפטורים) המצויים על קרום התא. הקישור מפעיל תהליך שמאפשר לגלוקוז להיכנס אל תוך התא.
במילים פשוטות:
האינסולין הוא המפתח שפותח את הדלת לתא ומאפשר לגלוקוז להיכנס.
כאשר רמת הגלוקוז בדם עולה, הלבלב מפריש אינסולין בכמות המתאימה כדי להחזיר את רמת הסוכר לטווח התקין.
מהי תנגודת לאינסולין?
תנגודת לאינסולין היא מצב שבו תאי הגוף מגיבים פחות טוב לאינסולין.
המשמעות היא שה"אינטרקום" בין האינסולין לבין התא אינו פועל כראוי. האינסולין קיים בדם, אך הקולטנים אינם מגיבים ביעילות — ולכן הגלוקוז מתקשה להיכנס לתאים.
כתוצאה מכך:
רמת הסוכר בדם נשארת גבוהה.
הלבלב "מבין" שהסוכר אינו נכנס לתאים ומפריש עוד ועוד אינסולין.
נוצר מצב של היפראינסולינמיה (רמות אינסולין גבוהות בדם).
במקביל, מאחר שהתאים "מרגישים רעב" אנרגטי (למרות שיש שפע גלוקוז בדם), הכבד עשוי לפרק גליקוגן לגלוקוז ואף לייצר גלוקוז חדש (גלוקונאוגנזה), וכך רמת הסוכר בדם עולה עוד יותר.
מדוע תנגודת לאינסולין בעייתית?
1. רמות סוכר גבוהות
היפרגליקמיה ממושכת פוגעת בכלי הדם ובאיברים שונים.
2. עומס על הלבלב
ייצור מתמשך של כמויות גדולות של אינסולין גורם לשחיקה הדרגתית של תאי הבטא בלבלב, ועלול להוביל בהמשך להתפתחות סוכרת סוג 2.
3. פגיעה באיברים שאינם תלויים באינסולין
יש איברים שקולטים גלוקוז ללא תלות באינסולין (כגון המוח, העדשה והקרנית בעין, הכליות והעצבים). כאשר רמת הסוכר גבוהה, הם נחשפים לעודף גלוקוז — דבר העלול לגרום לנזק מצטבר.
4. עלייה במשקל והצטברות שומן בטני
רמות אינסולין גבוהות מעודדות אגירת שומן ומקשות על ירידה במשקל.
5. עייפות ותשוקה לפחמימות
מאחר שהתאים אינם מקבלים גלוקוז ביעילות, עלולה להופיע תחושת עייפות ורעב מוגבר, במיוחד לפחמימות.
6. חלק מתסמונת מטבולית
תנגודת לאינסולין קשורה ליתר לחץ דם, שומנים גבוהים בדם ועלייה בסיכון למחלות לב.
כיצד מאבחנים תנגודת לאינסולין?
האבחון נעשה באמצעות שילוב של בדיקות:
רמות גלוקוז בצום
רמות אינסולין בצום
חישוב מדד HOMA-IR
בדיקת C-Peptide
העמסת סוכר (OGTT)
לעיתים יש גם סימנים קליניים כמו השמנה בטנית או כהות עור בקפלי עור (אקנתוזיס ניגריקנס).
כיצד ניתן לשפר תנגודת לאינסולין?
הבשורה הטובה היא שזה מצב שניתן לשיפור משמעותי.
1. הפחתת פחמימות פשוטות
צמצום סוכר, שתייה מתוקה ומאפים מקמח לבן.
2. העדפת פחמימות מלאות ועשירות בסיבים
דגנים מלאים, קטניות, ירקות.
הסיבים מאטים ספיגה ותורמים לשובע.
3. חלוקת הארוחות לאורך היום
אכילה מסודרת מונעת עומסי סוכר גדולים.
4. פעילות גופנית סדירה
פעילות אירובית ואימוני כוח משפרים רגישות לאינסולין גם ללא ירידה משמעותית במשקל.
5. ירידה במשקל (במידת הצורך)
אפילו ירידה של 5–10% ממשקל הגוף עשויה לשפר משמעותית רגישות לאינסולין.
6. שינה מספקת וניהול סטרס
חוסר שינה וסטרס כרוני מגבירים תנגודת לאינסולין דרך הורמוני סטרס.
7. טיפול תרופתי במידת הצורך
כגון מטפורמין, בהתאם להמלצת רופא.
לסיכום
תנגודת לאינסולין היא מצב שבו "המפתח" קיים — אך המנעול חלוד.
ככל שמזהים מוקדם יותר ומטפלים באמצעות שינוי אורח חיים, כך ניתן למנוע או לעכב התפתחות סוכרת סוג 2 וסיבוכים מטבוליים נוספים.
זהו מעגל שמזין את עצמו.
עוד על תנגודת אינסולין וסוכרת בכלל וכן טיפים לחיים עם סוכרת
בספר הדיגיטלי ספר דיגיטלי – מידע ועצות שימושיות ל"חיים טובים עם סוכרת", שיגיע לכתובת המייל. אפשר לחפש, לשמור או להדפיס
טיפ השבוע
צרפת מתכון לפשטידה דלת פחמימות. מומלץ להקפיא מנות בודדות, וכשמתחשק משהו
טעים – להפשיר מנה או שתיים ולאכול. כך מתקבלת ארוחה חמה, משביעה ודלת פחמימות,
זמינה בכל רגע.

